Was sind Arzneimittel-Rabattverträge?
Ein Arzneimittel-Rabattvertrag ist eine vertragliche Vereinbarung zwischen einzelnen Arzneimittelherstellern und einzelnen deutschen gesetzlichen Krankenversicherungen über die exklusive Belieferung der Krankenversicherten mit einzelnen Arzneimitteln des Herstellers. Möglich wurden diese direkten Belieferungsverträge durch das im Januar 2003 in Kraft getretene Beitragssatzsicherungsgesetz (BSSichG). Das im Mai 2006 in Kraft getretene Arzneimittelversorgungs-Wirtschaftlichkeitsgesetz (AVWG) und das GKV-Wettbewerbsstärkungsgesetz erweiterten seit dem 1. April 2007 die Möglichkeiten der Krankenkassen noch einmal. Zeitgleich starteten viele gesetzliche Krankenkassen die Arzneimittelversorgung ihrer Versicherten mithilfe der neuen Rabattverträge. Das Ziel, das die Bundesregierung mit den beiden Gesetzen und den daraus resultierenden Arzneimittel-Rabattverträgen verfolgt, ist die Kostensenkung bei den Arzneimittelausgaben der gesetzlichen Krankenkassen. Diese Ausgaben Reduktion soll zur Absenkung der Lohnnebenkosten beitragen.
Neben verschiedenen Komplikationen bei der Umsetzung der Rabattvertrags-Arzneiversorgung durch Lieferengpässe der Vertragsherstellerund vielerlei Unsicherheiten der Patienten wegen der Medikamenten-Umstellung ergaben sich vielfältige juristische Probleme, weil zwei teils völlig konträre Rechtsgebiete, Vergaberecht einerseits und Sozialrecht andererseits, bei der Vertragsgestaltung aufeinandertrafen. Bis vor kurzem stritten sich verschiedene Landgerichte samt Vergabekammern mit einigen Sozialgerichten um die Zuständigkeit, die Klagen einiger Arzneimittelhersteller zu entscheiden, welche sich bei der Vergabe benachteiligt fühlten. Nach einer Drohung der Europäischen Kommission mit einer Vertragsverletzungsklage vor dem Europäischen Gerichtshof definierte die Bundesregierung den gültigen Rechtsweg mittlerweile, um rechtliche Probleme zu minimieren und den pünktlichen Beginn einer neuen Rabattrunde zu ermöglichen. Aufgrund der Probleme, die durch die Rabattverträge aufgeworfen werden, sind sie bei einigen Institutionen des Gesundheitswesens unbeliebt, sodass bereits vereinzelt die Abschaffung der Arzneimittel-Rabattverträge zugunsten alternativer Arzneimittel-Versorgungsmodelle gefordert wurde. Große Krankenkassen und deren Spitzenverband beharren jedoch auf der Beibehaltung der Arzneimittel-Rabattverträge als wirksames Instrument der Kostensenkung.
Gesetzliche Grundlagen und erhoffte Wirkungen
Das Beitragssatzsicherungsgesetz (BSSichG), das am 1. Januar 2003 in Kraft trat, ermöglichte den gesetzlichen Krankenkassen in Deutschland, mit einem oder mehreren Arzneimittelherstellern Verträge abzuschließen. In Erwartung eines größeren Absatzvolumens gewähren die Hersteller den Krankenkassen Rabatte, was zur Entlastung der Krankenkassen-Budgets beitragen soll. Die Rabattvereinbarungen konnten sich auf das Gesamtsortiment (seit 2011 nicht mehr möglich) eines Herstellers beziehen oder auf einzelne Wirkstoffe. Selbst Rabattvereinbarungen über einzelne Arzneiformen eines Wirkstoffs und einzelne Packungsgrößen sind möglich. Die praktische Umsetzung und auch der tatsächliche Start dieser neuartigen Form der Arzneimittelversorgung der gesetzlich Krankenversicherten gelang jedoch erst durch das GKV-Wettbewerbsstärkungsgesetz (GKV-WSG), das überwiegend zum 1. April 2007 in Kraft trat, und das viele gesetzliche Krankenkassen sofort mit dem Inkrafttreten anwendeten. Erst mit dem GKV-WSG konnte den Herstellern durch die Krankenkasse eine (weitestgehend) exklusive Abgabe ihrer Arzneimittel garantiert werden.
Die Bundesregierung erhoffte sich durch die Arzneimittel-Rabattverträge eine Senkung der Lohnnebenkosten über die Senkung der Beiträge der Arbeitnehmer und Arbeitgeber zur gesetzlichen Krankenversicherung. Zu diesem Zweck setzte die CDU/CSU-SPD-Bundesregierung unter Angela Merkel die Gesundheitsreform 2007 um, deren Grundlagen noch von der Vorgängerregierung Gerhard Schröders durch die Parteien SPD und Bündnis 90/Die Grünen ausgearbeitet worden waren. Im Jahr 2010 sparten die Krankenkassen durch vertragliche Vereinbarungen 1,3 Mrd. Euro. Dabei sind aber die Transaktionskosten der Krankenkassen oder mögliche Einsparungen durch strukturelle Verschiebungen im Markt nicht berücksichtigt.
Ferner hoffte das Bundesministerium für Gesundheit (BMG), dass „die Qualität der Versorgung verbessert, die Wirtschaftlichkeit durch mehr Transparenz, einen intensiveren Wettbewerb und weniger Bürokratie erhöht und vor allem die Wahl- und Entscheidungsmöglichkeiten der Versicherten ausgeweitet“ werden könne. Zumindest die Arzneimittel-Rabattverträge ergaben jedoch eine zumindest zeitweise verminderte Versorgungsqualität durch Versorgungsengpässe bei den Vertrags-Arzneimittelherstellern mit bisher geringem Marktanteil. Die Transparenz der Versorgung sank erheblich, da die Vertragsinhalte der Rabattverträge nur den Vertragspartnern bekannt werden. Der erhoffte Bürokratie-Abbau verkehrte sich bei allen beteiligten Akteuren des Gesundheitswesens ins Gegenteil (siehe unten, unter „Folgen der Arzneimittel-Rabattverträge“). Die Wahl- und Entscheidungsmöglichkeiten der Versicherten wurden zumindest bei den Arzneimitteln nicht erweitert, da in der Regel nun die Vertragsgestaltung der Krankenkasse bestimmt, von welchem Hersteller das Arzneimittel sein soll, das der Patient von nun an erhalten wird. Verantwortlich und haftbar für das erhaltene Medikament ist nach wie vor der Arzt, der es verordnet hat; er hat als einziger die Möglichkeit, einen bestimmten Hersteller des Medikaments zu bestimmen, die Apotheke ist an die Rabattverträge gebunden. Lediglich in begründeten Ausnahmefällen darf der Apotheker/die Apothekerin ein anderes Arzneimittel abgeben (z. B. Teilbarkeit einer Arzneiform nicht gegeben, Akutversorgung im Notdienst). In diesem Falle ist dies auf dem Rezept zu dokumentieren.
Nicht nur einige am Gesundheitswesen beteiligten Institutionen, sondern auch politische Berater, die am Gesetzgebungsverfahren beteiligt waren, sind mit den Auswirkungen des GKV-Wettbewerbsstärkungsgesetzes unzufrieden und betrachten den Versuch der Bundesregierung, mit dem GKV-WSG und dem AVWG die Arzneimittel-Rabattverträge als Kostensenkungsinstrumente zu etablieren, als gescheitert. Mittlerweile mehren sich die Stimmen, die eine Einschränkung der Rabattverträge oder deren Abschaffung zugunsten praktikablerer Versorgungsmodelle fordern. Große Krankenkassen und deren Spitzenverband haben jedoch angekündigt, die Rabattverträge beibehalten zu wollen, da sie aus ihrer Sicht zu einer erfolgreichen Kostensenkung bei den Arzneimittel-Ausgaben beitrugen.
Folgen der Arzneimittel-Rabattverträge
Folgen für Krankenkassen
Die gesetzlichen Krankenkassen wählen einen oder mehrere Vertragspartner nach ihrem Belieben aus, sind dabei aber an die Vorgaben des Vergaberechts für öffentliche Auftraggeber gebunden (Gesetz gegen Wettbewerbsbeschränkungen, GWB). Mit diesen vereinbaren sie für einen vereinbarten Zeitraum (bevorzugt zwei Jahre), welche Arzneimittel der Vertragshersteller exklusiv an die Versicherten der Krankenkasse abgegeben werden. Die Krankenkassen profitieren von Rabattzahlungen der Vertragshersteller.
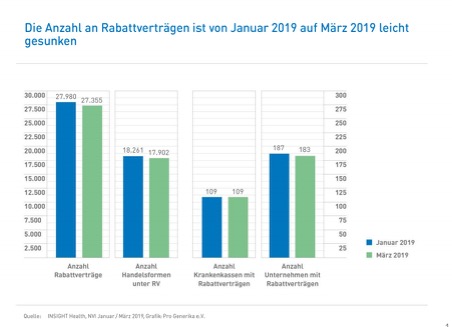
Im Jahr 2015 erhielten die gesetzlichen Krankenkassen von den pharmazeutischen Unternehmern Rabattzahlungen in Höhe von rund 3,61 Milliarden Euro.
Folgen für Patienten
Substitution
Gleicher Wirkstoff, anderes Aussehen: Ein Arzneimittel wird gegen ein gleichartiges eines anderen Herstellers ausgetauscht
Untersagt der Arzt bei seiner Arzneimittel-Verordnung den Austausch nicht, so erhält der Patient in der Apotheke nicht das Medikament von jenem Hersteller, der auf dem Rezept genannt ist, sondern ein Medikament mit gleichem Wirkstoff, gleicher Dosierung, gleicher Packungsgröße, gleichem Indikationsbereich und vergleichbarer Arzneiform von einem der Hersteller, die einen Rabattvertrag mit der Krankenkasse des Patienten geschlossen haben. Einigen Patienten, besonders jenen, die über sehr lange Zeit Arzneimittel eines Herstellers eingenommen haben, fällt diese Umstellung schwer. In diesen Fällen kann der Arzt auf der Abgabe des altgewohnten Arzneimittels bestehen, muss dies jedoch auf dem Rezept vermerken (Ausschluss von aut idem). Weigert sich der Arzt jedoch, dies zu tun, kann der Patient sein bisher gewohntes Arzneimittel nur noch dann erhalten, wenn er den vollen Verkaufspreis des Arzneimittels übernimmt. Der betroffene Patient erhält diese Kosten aber von seiner Krankenkasse nachträglich nur teilweise erstattet, es kommt in diesem Fall daher beinahe immer zum Austausch des bisherigen Arzneimittels gegen das des Rabattvertrags-Herstellers.
Handelt es sich bei dem ermittelten Rabattarzneimittel um ein bislang ungebräuchliches Präparat eines neuen Vertrags-Herstellers, so kann sich die Belieferung mit dem Arzneimittel verzögern. Das Medikament ist jedoch dank des schnellen Distributionssystems der öffentlichen Apotheken in den meisten Fällen in weniger als einem halben Tag in der Hand des Patienten. Einige Krankenkassen haben mit praktisch allen bedeutsamen Herstellern Rabattverträge geschlossen, so dass hier wieder Wahlfreiheit für Arzt und Apotheker herrscht.
Es gibt auch Krankenkassen, die dem Hersteller ab Gültigkeit des Rabattvertrages bis zu vier Monate Zeit lassen, bevor sie das Rabattarzneimittel liefern können müssen (Friedenspflicht), sodass in diesem Zeitraum von den Apotheken Nichtverfügbarkeit nachgewiesen werden muss, um ein anderes Präparat abgeben zu können.
Zuzahlung
Ein Arzneimittel, das aufgrund eines Arzneimittel-Rabattvertrags abgegeben wird, ist nicht automatisch von der Zuzahlung befreit. Es liegt im Ermessen der Krankenkasse, ob sie den Patienten die Zuzahlung ganz oder zur Hälfte erlassen möchte (§ 31 Abs. 3 S. 5 SGB V). Einige Krankenkassen gewähren die Zuzahlungsbefreiung, um die Akzeptanz der rabattierten Arzneimittel beim Patienten zu verbessern. Die Befreiung aufgrund des Festbetrages gilt nur solange, wie das Medikament diese Preisbedingung erfüllt. Senken die Krankenkassenverbände oder das Bundesministerium für Gesundheit den Festbetrag oder erhöht der Hersteller den Verkaufspreis, so entfällt diese Befreiung von der Zuzahlungspflicht wieder. Dies kann sich alle zwei Wochen ändern, wenn die Preisänderungsdaten des ABDA-Artikelstammes in pharmazie.com, die Preisliste für Arzneimittel und apothekenübliche Waren, aufgenommen worden sind.
Folgen für die Arzneimittelhersteller
Durch die Einführung von Rabattverträgen in das deutsche Gesundheitssystem kam es zu teils massiven Verschiebungen von Marktanteilen bei den Arzneimittelherstellern. Dies ist hauptsächlich eine Folge der Rabattrunde durch die Allgemeinen Ortskrankenkassen (AOK), an der sich die großen Generika-Hersteller des Jahres 2007 nicht beteiligten, und stattdessen kleinere Pharma-Unternehmen zum Zuge kamen. In der Anfangszeit der Rabattverträge im Jahr 2007 wurden bei einigen Herstellern, deren Marktanteil an der Arzneimittel-Versorgung zuvor sehr gering gewesen war, die danach aber plötzlich eine große Zahl Versicherter großer Krankenkassen zu versorgen hatten, einige Medikamenten knapp.] Beim Inkrafttreten neuer Rabattverträgen zum Jahreswechsel kann es auch weiterhin kurzzeitig zu geringen Lieferverzögerungen kommen, bis die Apotheken ihre Warenlager auf die neue Rabattsituation eingestellt haben. Durch die veränderte Marktsituation wurde der Arzt-Außendienst bei vielen Herstellern deutlich verkleinert.
Folgen für die Ärzte und Apotheker
Vor allem in der Anfangszeit der Rabattverträge ab April 2007 entstand in den Arztpraxen und den Apotheken ein erheblicher Erklärungsbedarf zu der neuen Situation. Die Umsetzung der Rabattverträge gestaltete sich schwierig, weil in erheblichem Ausmaß und in recht kurzer Zeit die Medikation vieler Patienten ausgetauscht werden musste. Besonders die Medikation von Patienten, die an Lebensmittel- und Zusatzstoff-Unverträglichkeiten leiden, bedarf umfangreicher Verträglichkeitsprüfung, da womöglich andere Tabletten-Hilfsstoffe in den ausgetauschten Arzneimitteln enthalten sein können. Auch die Umstellungen der Praxis- und der Apotheken-Computer und sehr selten auch Unstimmigkeiten in den Rabattdatensätzen erhöhten den Zeitaufwand für die korrekte Bestimmung des Rabattarzneimittels.
Ärzte, die den Austausch der Medikamente nicht zulassen, können auch ein Jahr später nicht sicher abschätzen, wie sich dies auf ihre Entlohnung durch die Krankenkasse auswirkt. Bisher ist unklar, ob Ärzte, welche ihren Patienten die gewohnten, nicht in Rabattverträgen aufgeführten Arzneimittel verschreiben, von den Krankenkassen haftbar gemacht werden. Die Apotheker konnten vor allem in der Startphase der Rabattverträge oftmals die Arzneimittel aus Rabattverträgen nicht abgeben, obwohl sie dies der Verordnung entsprechend tun müssten. Dies lag daran, dass bei den Rabattarzneimitteln Lieferknappheiten auftraten, weil einige große Krankenkassen Rabattverträge mit Firmen abgeschlossen hatten, die bislang kaum Marktanteile im deutschen Gesundheitssystem hatten. Jede einzelne Lieferschwierigkeit muss aber dokumentiert werden, da nicht abzusehen ist, ob die Krankenkasse die Bezahlung des abgegebenen Arzneimittels vollständig verweigert, wenn die Lieferschwierigkeit nicht nachgewiesen werden kann. Auch die Haftungsfrage macht den Ärzten Sorgen, denn sie haften, wenn ein Patient ein Medikament erhält, das er nicht verträgt, und wenn er vom Arzt über dieses gesundheitliche Risiko nicht aufgeklärt wurde. Da der Arzt nicht immer vorhersehen kann, zu welchem Medikament ausgetauscht wird, kann das rechtliche Risiko für den Arzt unkalkulierbar sein.
Neu im ABDA-Artikelstamm (August 2019) lassen sich jetzt die Rabattverträge der einzelnen Arneimittel Anbieter und Krankenkassen analysieren.
Ähnliche Beiträge
Was bedeutet Aut idem bei der Generika-Substitution?
Die Aut-idem-Regelung bei der Generika-Substitution gehört zu den komplexesten Alltagsaufgaben in der öffentlichen Apotheke. Wenn ein Arzt kein Aut-idem-Kreuz setzt, muss die Apotheke ein wirkstoffgleiches Arzneimittel nach einer mehrstufigen Rangfolge auswählen —...
Welche Preismechanismen müssen Pharma Market-Access-Teams überwachen?
Pharma-Preismonitoring-Software ist für Market-Access-Teams in der DACH-Region kein optionales Werkzeug mehr, sondern eine operative Notwendigkeit. Deutschland ist mit rund 84,5 Millionen Versicherten der größte Arzneimittelmarkt Europas — und einer der am stärksten...
Was ist die 4-Günstigste-Regel? Definition und Rechtsgrundlage
Die 4-Günstigste-Regel bei Generika entscheidet darüber, ob Ihr Präparat in der Apotheke überhaupt abgegeben wird. Liegt Ihr Arzneimittel preislich nicht unter den vier günstigsten aut-idem-fähigen Alternativen einer Substitutionsgruppe, fällt es bei Patienten ohne...